El hígado de un solo donante, menor de edad, ha dado una nueva oportunidad a dos receptoras, Naroa, de 13 años, y Roma, de 8, que luchan contra un cáncer y una enfermedad rara. Aunque el éxito se ha hecho público hoy, fue el pasado mes de julio cuando el Hospital Vall d’Hebron (Barcelona) llevó a cabo con éxito un trasplante hepático split (dividido) para dos niñas.
Se trata de un procedimiento quirúrgico, según ha informado el centro sanitario, reservado para casos excepcionales que requiere un alto nivel de experiencia, que muy pocos hospitales del estado pueden realizar y que Vall d’Hebron sólo había hecho una vez anteriormente, en el año 2002.
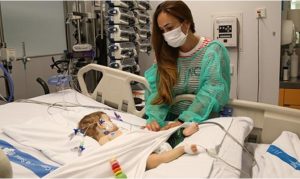
Naroa, de 13 años, sufría una enfermedad metabólica que la obligaba a seguir una dieta muy restrictiva en proteínas y un hepatocarcinoma (cáncer de hígado). Roma, de 8 meses y por debajo de los 6 kilos de peso, padece una enfermedad genética rara, el síndrome de Alagille que le había provocado una cirrosis hepática irreversible. En ambos casos se trataba de una situación médicamente muy compleja que sólo se podía resolver con un trasplante.
Vall d’Hebron sólo se había enfrentado a este complicado proceso quirúrgico en 2002
“El trasplante hepático split es un procedimiento quirúrgico de alta complejidad en el que el hígado del donante se divide en dos partes para obtener dos injertos completamente funcionales que van a parar a dos receptores”, explica el doctor Ramón Charco, jefe del Servicio de Cirugía Hepatobiliopancreática y Trasplantes de Vall d’Hebron. En este caso, la donación procedía también de un menor de edad.
Un equipo formado por un médico y una enfermera se desplazaron fuera de Cataluña para la extracción del órgano que una vez en Vall d’Hebron fue dividido en dos partes por el equipo del doctor Ramón Charco. “Mientras se realizaba el split o división del hígado, simultáneamente, en dos quirófanos, se preparaba a las dos niñas para recibir el órgano. De este modo se reducía el tiempo de isquemia (tiempo que pasa el órgano desde que se detiene el suministro de sangre hasta que se restaura)”, explica el doctor Jesús Quintero, médico adjunto en la Unidad de Gastroenterología, Hepatología, Apoyo Nutricional y Trasplantes Hepáticos Pediátricos de Vall d’Hebron.
Mientras se realizaba la división del hígado, simultáneamente, en dos quirófanos, se preparaba a las dos niñas
El hígado se dividió en dos partes en un procedimiento que requiere gran pericia técnica, ya que las dos partes de hígado, así como las venas y arterias deben funcionar perfectamente. La parte más pequeña contenía los segmentos hepáticos II y III que son los de menor dimensión, una arteria, dos venas y un conducto biliar y fue implantado en la Roma.
Para comprender mejor la dificultad de este trasplante, aunque se le implantó una parte muy pequeña de hígado, todavía era demasiado grande para su cuerpo y tuvo que estar unos días con la herida abierta antes de poder cerrarla. El resto del hígado, es decir, todo el lóbulo hepático derecho más una parte del izquierdo, una arteria, dos venas y un conducto biliar fueron para Naroa.
Naroa recibió el alta hospitalaria siete días después del trasplante y ya puede comer
Naroa recibió el alta hospitalaria siete días después del trasplante y ya puede comer carne y embutidos. Está totalmente curada tanto de la metabolopatía como del cáncer de hígado. Roma continúa ingresada en Vall d’Hebron y su evolución es muy satisfactoria.
El mismo día que Naroa y Roma recibían su hígado, Vall d’Hebron registró 14 actos de trasplante en 24 horas
En adultos, se realizaron cuatro actos de extracción: hígado, pulmones, riñones y tejidos. Se implantaron un hígado, dos riñones y un bipulmonar (dos pulmones a la misma persona). Y también un riñón que llegó a Vall d’Hebron para ser implantado en un paciente de nuestro centro.
En niños, dos equipos de Vall d’Hebron se desplazaron a otro centro para realizar dos extracciones, de hígado y de corazón, que posteriormente fueron implantados en el centro. El hígado lo recibieron Naroa y Roma y el corazón otro paciente.
Para hacerlo posible, un equipo multidisciplinar de 100 profesionales participaron directamente en los procedimientos quirúrgicos: coordinación médica, cirujanos, anestesiólogos, coordinación de enfermería, enfermería quirúrgica y personal auxiliar formado por técnicos en cuidados auxiliares de enfermería (TCAE) y celadores.
Además, intervinieron equipos de apoyo del hospital como radiología, laboratorios, cuidados intensivos, el Banco de Sangre y Tejidos, el Sistemas de Emergencias Médicas (SEM), transporte aéreo, la Organización Catalana de Trasplantes (OCATT) y la Organización Nacional de Trasplantes (ONT).
Y de estos 100 profesionales, 30 fueron los encargados de realizar la extracción, el split del hígado y el trasplante a las dos niñas.
La generosidad de dos personas y de sus familias ha permitido que 8 personas puedan disfrutar de una nueva vida
Vall d’Hebron es un centro de referencia a nivel estatal en trasplante hepático pediátrico tanto por la experiencia de los profesionales que forman parte del equipo como a nivel tecnológico, que permiten realizar trasplantes tan excepcionales como este.
En 1985 se realizó en Vall d’Hebron el primer trasplante hepático pediátrico de España, poniendo en marcha así su Programa de trasplantes hepáticos infantiles. También ha sido pionero en el Estado al realizar el primer split para receptores adulto y niño, y en reducir un hígado para implantar en un paciente. Otro hito importante fue en 2002 en el que realizaron un split hepático con donante y receptores infantiles.
El Hospital Vall d’Hebron es el segundo Centro del Estado en número de trasplantes de este tipo (12-14 por año), y registra la mejor tasa de supervivencia respecto a otros centros. Cabe destacar que además la mortalidad en lista de espera es 0 y los niños que se trasplantan no necesitan un segundo trasplante urgente por el fallo del primer injerto.

 Diario Sanitario Periódico digital de información sanitaria.
Diario Sanitario Periódico digital de información sanitaria.